本文是一篇医学论文,本研究旨在探讨术前CAR、IBI对结直肠癌患者临床病理特征及淋巴结转移的关系,并综合考虑术前临床其他因素,构建一个能够精准评估结直肠癌淋巴结转移的预测模型。
2研究对象与方法
2.1 研究对象
收集我院普通外科2020年1月至 2023年6月行结直肠癌根治术的病例资料,严格按纳入标准和排除标准选取了258例患者病例资料作为研究对象。本研究为回顾性研究,已获得我院伦理委员会审批(伦理委员会编号:2024043)。
2.1.1 纳入标准
(1)病理证实结直肠癌; (2)术前影像学检查未提示LNM; (3)无急慢性感染、血液系统疾病及其他影响血结果的疾病; (4)可提供术前一周内外周血相关指标。
2.1.2 排除标准
(1)术前接受新辅助治疗或其他抗肿瘤者; (2)已发生远处转移的患者; (3)因肠梗阻、穿孔等并发症导致的急诊手术者; (4)病例资料不完整。
2.2 临床资料
2.2.1 临床病例资料
电子病例系统收集患者的年龄、性别、是否有高血压、糖尿病,根据肠镜结果获取病理类型、大体类型、肿瘤大小、肿瘤部位,影像学检查(CT、MRI)获取术前T分期,术前一周内外周血指标肿瘤标记物、CRP、中性粒细胞、淋巴细胞、白蛋白,并计算CRP/白蛋白的比值,CRP×中性粒细胞/淋巴细胞比值。
2.2.2 术后病理资料
根据术后病理收集患者的淋巴结清扫数量、淋巴结转移情况、癌结节、神经浸润、脉管癌栓、分化程度、TNM分期等。计算淋巴结转移率和淋巴结转移度,淋巴结转移率指术后病理证实淋巴结转移阳性患者/所有患者,淋巴结转移度指术后病理证实有转移的淋巴结数/全部检出淋巴结数,两者都反映淋巴结转移的可能性。
3 结果
3.1 基本资料
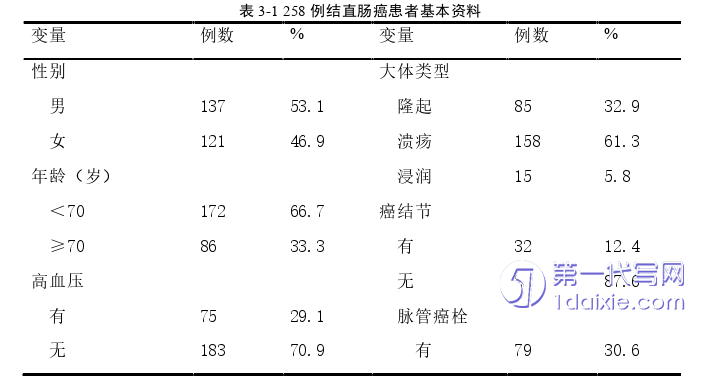
纳入本研究患者258例,男性137例(53.1%),女性121例(46.9%),有高血压75例(29.1%),无高血压183例(70.9%),有糖尿病32例(12.4%),无糖尿病226例(87.6%),以有无淋巴结转移为结局事件,通过 ROC曲线获取获取年龄、肿瘤大小的最佳截断值分别为69.5岁、3.95cm,故以70岁、4.0cm为界,将年龄分为<70岁172例(66.7%),≥70岁86例(33.3%),肿瘤大小<4.0cm72例(27.9%),≥4.0cm 186例(72.1%),肿瘤的位置结肠149例(57.8%),直肠109例(42.2%),病理结果:腺癌219例(84.9%),其他39例(15.1%),大体类型:隆起85例(32.9%),溃疡158例(61.3%),浸润15例(5.8%),分化:低、中-低分化50例(19.4%),中、中-高、高分化208例(80.6%),有癌结节32例(12.4%),无癌结节226(87.6%),有脉管癌栓79例(30.6%),无脉管癌栓179例(69.4%),有神经浸润61例(23.6%),无神经浸润197例(76.4%),T分期:T1+2 27例(10.5%),T3+4 231例(89.5%),有淋巴结转移114例(44.2%),无淋巴结转移144例(55.8%),pTNM分期:I期18例(7.0%),II期118例(45.7%),III期122例(47.3%),见表3-1。
3.2 术前CAR、IBI与结直肠癌淋巴结转移的关系
CAR经独立样本t检验、IBI经非参数Mann-Whitney U检验结果显示(见表3-2),有淋巴结转移的CAR、IBI值明显高于无淋巴结转移的CAR、IBI值,术前CAR、IBI与结直肠癌淋巴结转移相关,差异均有统计学意义(P<0.05)。

3 结果 .............................................. 5
3.1 基本资料 ................................. 5
3.2 术前CAR、IBI与结直肠癌淋巴结转移的关系.............................. 6
3.3 术前CAR、IBI与临床其他指标临界值的确定及分组.......................... 6
4 讨论 ........................................ 19
4.1 CAR与结直肠癌 ................................ 19
4.2 IBI与结直肠癌 ...................................... 20
5 结论...............................25
4 讨论
4.1 CAR与结直肠癌
C反应蛋白(CRP)不仅被广泛应用于监测身体是否存在炎症反应,同时也有研究表明CRP与CRC的发生相关,外周血CRP浓度每升高1mg/L,CRC患癌风险就会增加1.02倍[24](P<0.001)。CRC肿瘤细胞可以产生IL-6在内多种细胞因子刺激肝脏产生pCRP并与与磷酸胆碱配体结合后生成mCRP,mCRP激活的细胞刺激信号转导(如NF-κB)及其直接作用于细胞外基质,通过ROS和细胞因子信号通路促进癌症的进展[25, 26]。有研究表明高水平CRP的CRC患者在总体生存率(OS)、癌症特异性生存率(CSS)和无病生存期(DFS)方面均低于低水平CRP患者,CRP可以作为CRC患者预后不良的预测因子[17]。同时白蛋白作为评估人体的营养状况及炎症反应,已被证实与癌症的预后相关。中晚期CRC患者常伴随低蛋白血症,这可能是由于肿瘤代谢和炎症反应加速消耗、癌症导致的食欲下降和摄入不足,以及肠道吸收障碍导致的合成减少。这些病理生理变化导致肿瘤微环境TME的改变,进而促进癌症的发展和进展。另有研究表明术前低蛋白血症不仅会增加术后感染、吻合口瘘等并发症风险,还会增加术后复发风险以及预后不良[27-29]。C反应蛋白和白蛋白共同作用于CRC的发生和发展,它们组成的CAR与CRC的预后不良密切相关[30-33]。
CAR不仅可作为CRC预后不良的生物标志物,还与病理特征密切相关。Tamai[34-36]等人在CRC研究中发现,CAR水平与性别、肿瘤大小、分化、脉管癌栓、神经浸润、pTNM等有关,这与本研究结果肿瘤大小、分化、脉管癌栓、神经浸润、pTNM分期(P<0.05)是一致的,分析其原因发现CAR≥0.135的患者有CRP的升高、白蛋白的下降,或者两者兼有,根据上述描述CRP、白蛋白的生物学特性促进了肿瘤进展,CAR≥0.135的CRC患者肿瘤更大、更易出现脉管癌栓、神经浸润。本研究发现CAR的水平与大体类型相关,溃疡、浸润型肿瘤在生长过程中对肠壁的损伤大,引起更严重的炎症反应,并且溃疡、浸润型肿瘤分期晚,肿瘤促进炎症反应加重,因此高CAR组患者更易出现溃疡、浸润型。另有研究发现CAR还与术后并发症相关,高水平CAR相比低水平CAR更容易发生术后感染、胸腹腔积液、吻合口瘘等[37]。一篇关于CAR与CRC患者预后的研究表明高水平CAR往往提示预后差 [38],本研究术前低CAR水平III患者占24.2%,高CAR水平III期患者75.2%,这进一步解释了高水平CAR与预后不良之间的关系。
5 结论
1.高CAR、IBI组肿瘤会更大、分化较差,易出现溃疡和浸润的大体类型,易发生癌结节、脉管癌栓、神经浸润,pTNM分期更晚;术前CAR、IBI、CEA、CA199、CA125、浸润深度、大体类型是CRC患者LNM的危险因素,CAR、CEA、CA199、大体类型是LNM的独立危险因素。
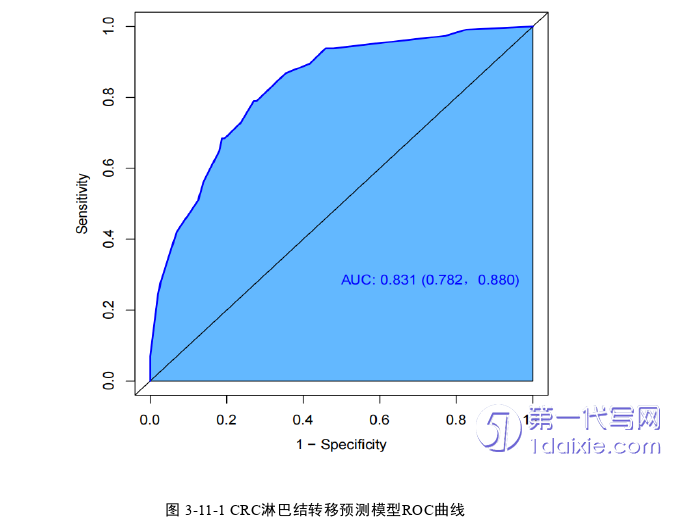
2.通过列线图预测模型更为精准评估CRC淋巴结转移状态,该模型具有较好的区分度、校准度、拟合度,DCA表明良好的临床实用性,为个体化的治疗方案制定提供参考价值。
参考文献(略)
