本文是一篇医学论文,笔者研究发现利拉鲁肽联合二甲双胍治疗超重/肥胖型PCOS患者,在降低空腹血糖、餐后2小时血糖、空腹胰岛素、体质指数、糖化血红蛋白、胰岛素抵抗指数、黄体生成素、促卵泡刺激素、雄激素、甘油三酯及总胆固醇水平方面比单独用药有优势。
第1章 综述 肥胖型多囊卵巢综合征的治疗进展
1.1 PCOS的诊断标准
1990年美国国立卫生研究院(National Institutes of Health, NIH)的诊断标准[4]:①临床或生化高雄激素;②慢性不排卵。③排除其他相关疾病。该标准关注了排卵障碍和高雄激素两方面内容,但对卵巢多囊样改变描述不够全面。
2003年鹿特丹[5]诊断标准是目前国际公认的多囊卵巢综合诊断标准:①有高雄激素的临床表现和(或)高雄激素血症;②无排卵或稀发排卵;③超声提示卵巢多囊样改变(PCOM):卵巢体积≥10ml,和(或)超声提示一侧或双侧卵巢直径2-9mm的卵泡大于12个;(4)以上3项符合其中2项并排除其他高雄激素病因。
2011年我国卫生部颁布的《多囊卵巢综合征诊断》[6]作为PCOS的诊断标准:月经稀发、闭经或不规则子宫出血是诊断的必备条件,排除其他可能引起高雄激素血症和排卵障碍的疾病;同时符合以下2项中的一项即可诊断PCOS:①高雄激素的临床表现或高雄激素血症;②超声提示卵巢多囊样改变。
2018年我国《多囊卵巢综合征诊疗指南》[7]沿用了2011年中国标准,并明确提出了青春期的PCOS诊断标准。因青春期的固有生理特点和PCOS症状存在相同点,2018年的标准中提出,青春期PCOS必须同时符合以下三点:①初潮后月经稀发持续至少2年或闭经;②高雄激素临床表现或高雄激素血症;超声下PCOM,同时排除其他引起高雄激素和排卵异常的疾病。
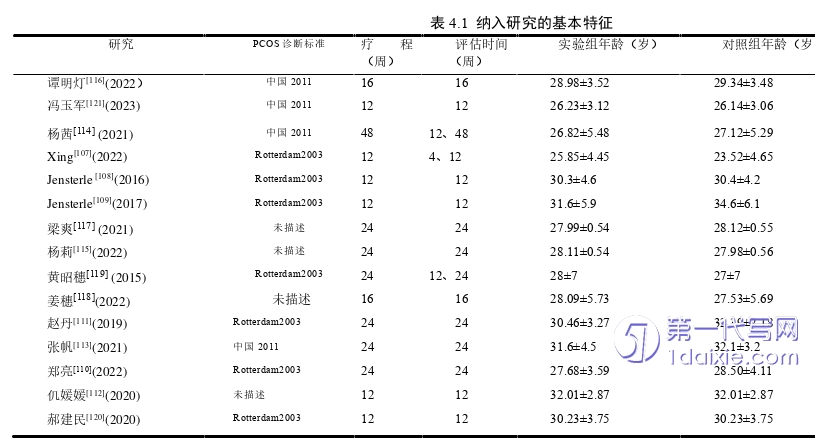
1.2 PCOS的发病机制
多囊卵巢综合征的发病机制尚不明确,考虑与基因、环境等多种因素相互作用有关,其常见的发病机制为:①下丘脑-垂体-卵巢(hypothalamic-pituitary ovarian, HPO)轴调节功能紊乱。HPO轴各个环节受机体严格控制,每个环节异常都有可能导致PCOS。研究显示,GnRH神经元功能异常可导致GnRH脉冲频率增加,进而LH的合成和分泌增加,抑制FSH分泌,LH/FSH比值升高,较低的FSH水平会抑制卵泡的发育,从而导致排卵障碍[9]。LH水平升高可刺激卵巢间质及卵泡膜细胞分泌大量的雄激素,过量的雄激素可使GnRH脉冲频率增加,使LH持续处于高水平,进而导致高雄激素血症[10]。持续高LH水平和高雄激素血症导致排卵障碍并形成恶性循环,导致卵巢体积增大并呈PCOM[9]。②胰岛素抵抗(Insulin Resistanc, IR)。IR是PCOS重要的发病机制,约44%~70%的PCOS存在IR[11]。胰岛素是人体糖代谢必备的激素,当摄取葡萄糖时,丝裂原活化蛋白激酶(mitogen-activated protein kinase, MAPK)通路则开始启动激发一系列酶级联反应的刺激。PCOS患者卵巢上含SH2结构域的连接蛋白活性增加,抑制 MAPK 和磷脂酰肌醇3激酶-akt信号通路对胰岛素的响应,从而降低胰岛素敏感性,葡萄糖摄入减少,导致机体为促进葡萄糖的吸收而持续分泌胰岛素,从而导致高胰岛素血症等一系列代谢性疾病。过量的雄激素可能通过影响谷胱甘肽来促进颗粒细胞凋亡,诱发卵泡过早闭锁,进一步加重PCOS,且引起卵巢功能障碍[12]。③持续低度炎症。2001年开始有研究显示PCOS患者体血清的C反应蛋白(CRP)水平较健康人群高[13],血清中CD4+、NK细胞、PCT、TNF-α、IL-6水平以及卵巢组织中炎症因子都处于高水平[14]。所以炎症是PCOS病因的观点也逐渐被认可。炎症因子能够通过促进卵泡膜细胞(theca cell)的雄激素生成进一步加剧PCOS的发展[18],NLRP3炎症小体的激活参与PCOS患者卵巢炎症激活过程[19]。基因表达分析结果显示PCOS患者的Nlrp3、Aim2、IL-18以及Asc的基因表达水平显著升高,而Nlrp1、Nlrp12 以及 Nlrc4 等基因的表达则没有发生显著变化[19]。Rostamtabar 等认为 NLRP3 炎症小体以及 AIM2炎症小体是导致 IL-18 激活的重要原因[20]。④肠道微生物群失调。
第3章 资料与方法
3.1 纳入标准
(1)研究类型:RCT;实验组采用利拉鲁肽联合二甲双胍治疗,对照组采用利拉鲁肽、二甲双胍或安慰剂;文献语种限定为中文或英文。
(2)研究对象:明确诊断为超重或肥胖型PCOS,无年龄、国籍或种族限制。
(3)结局指标:至少对以下一项进行治疗前后的汇报:空腹血糖(FPG)、餐后2小时血糖(2hPG)、空腹胰岛素(FINS)、体质指数(BMI)、糖化血红蛋白(HbA1c)、胰岛素抵抗指数(HOMA-IR)、黄体生成素(LH)、促卵泡刺激素(FSH)、睾酮(T)、甘油三脂(TC)、总胆固醇(TG),以及自然受孕、正常排卵、建立月经周期、低血糖及消化道不良反应(包括恶心、呕吐、腹泻)的情况等。
(4)可获取全文。
3.2 排除标准
(1)数据不完整或无法获取全文。
(2)重复发表;数据来源相同者,仅保留发表年限最近、数据最齐全的文献。
(3)排除动物研究、会议、综述、学位论文、meta分析及病例报道。
本研究从文献筛查到数据提取由两位有培训经验的研究者共同完成,若观点出现分歧,需进行讨论,甚至由第三方协助评估。提取的数据内容:①基本信息:文献题目、第一作者、发表年限、发表杂志、研究类型;②研究样本的相关信息:按照PICOS(Participants, Intervention, Comparison, Outcomes, Study design)原则进行:P(研究对象),超重或肥胖型PCOS患者;I (干预措施),利拉鲁肽联合二甲双胍;C(对照组),利拉鲁肽、二甲双胍或安慰剂;O(结局指标),空腹血糖、餐后2h血糖、体质指数、糖化血红蛋白、胰岛素抗体指数、空腹胰岛素、雄激素、黄体生成素、促卵泡刺激素、自然受孕、正常排卵、建立月经周期、恶心、呕吐、腹泻;S(研究类型),RCT。③结局指标:本研究的连续型变量:FPG、2hPG、BMI、HbA1c、HOMA-IR、T、LH、FSH、TG、TC,分别提取实验组及对照组的样本量、用药途径、剂量、频次、疗程、相关结局指标治疗前后平均值和标准差;二分类变量:自然受孕、正常排卵、建立月经周期、恶心、呕吐、腹泻、低血糖,分别提取实验组及对照组的事件人数、总人数。
第3章 资料与方法 ............................ 12
3.1 纳入标准 .................................. 12
3.2 排除标准 ................................. 12
第4章 结果............................... 15
4.1 文献的筛选结果 ................................. 15
4.2 纳入研究的质量评价 ....................... 19
第5章 讨论................................... 35
5.1 联合用药治疗的有效性........................ 35
5.1.1 糖代谢指标改善情况 .......................... 35
5.1.2 BMI改善情况 ..................................... 36
第5章 讨论
5.1 联合用药治疗的有效性
5.1.1 糖代谢指标改善情况
联合用药降血糖机制为二甲双胍主要作用于肝脏,能抑制肝糖原异生从而减少肝糖的输出,增加外周组织(如肌肉、脂肪等)胰岛素的敏感性,从而提高脂肪组织及骨骼肌对葡萄糖的利用率[125],从而达到降血糖作用。二甲双胍能抑制肠壁细胞摄取葡萄糖,促进葡萄糖向肠道排泄,提高胰高血糖素肽-1水平,进一步增加β胰岛细胞的敏感性,从而达到降糖。现在越来越多的研究证明,PCOS患者的发病与肠道菌群紊乱相关。二甲双胍可提高小肠上段乳酸杆菌的丰度,并且改变肠道糖脂代谢的相关基因,从而调节肠道营养物质感受器,恢复 SGLT1 依赖的葡萄糖信号通路,从而调节糖代谢平衡[126]。刘慧云[127]等研究发现,糖尿病患者经二甲双胍治疗后,肠道的梭菌属、乳杆菌和拟杆菌的丰度向正常状态改变,这种改变可能有助于控制血糖。而利拉鲁肽治疗后影响患者食物偏好和摄食行为发生改变,控制食物摄入的机制亦起到降血糖的作用[128]。
本研究纳入的文献中一共有15篇文献描述了治疗前后FPG,10篇描述餐后2hP G的变化。Meta分析显示联合用药相较于单独用药显著降低超重/肥胖型PCOS患者的FPG及2hPG,以用药时间为亚组的分析表明:用药时间越长,联合用药降低FPG的优势越明显;当用药时间<16周时,联合用药降低2hP G无优势,用药时间≥16周,联合用药降低2hP G的优势才开始显现。
第6章 结论
1、与单独用药相比,利拉鲁肽联合二甲双胍治疗超重/肥胖型PCOS患者,显著降低FPG、2hPG、LH、FSH、T、TC、TG,且用药时间越长,联合用药优势越明显。
2、与单独用药相比,利拉鲁肽联合二甲双胍治疗超重/肥胖型PCOS患者,可显著降低BMI、HOMA-IR、FINS,但优势在用药16周后才开始体现。
3、与单独用药相比,利拉鲁肽联合二甲双胍治疗超重/肥胖型PCOS患者,可显著降低HbA1c。
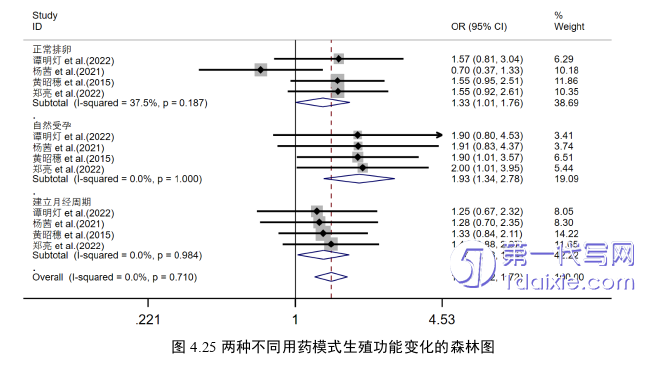
4、与单独用药相比,利拉鲁肽联合二甲双胍治疗超重/肥胖型PCOS患者,可增加正常排卵、自然受孕、建立月经周期的概率,但不增加低血糖以及消化道不良反应的风险。
参考文献(略)
